¿Cómo se pone un diente postizo provisional? ¿Cuánto tiempo se puede llevar un diente provisional implante?
El diente provisional para implante se mantendrá hasta que se pueda realizar el diente fijo definitivo. A continuación vamos a conocer cómo se pone un diente provisional, que tipos hay y de qué material están hechos. Es una técnica que destaca principalmente por su sencillez y rapidez, y que te permite recuperar la estética dental en menos de 24 horas.
¿Qué es un diente postizo provisional?
Un diente postizo provisional es una prótesis que se coloca de manera temporal para recuperar de manera inmediata la estética y función de la boca, mientras puedes poner la prótesis definitiva.
Normalmente el material empleado para realizar el diente postizo provisional es la resina. Y existen varias soluciones provisionales para que no estés sin dientes en ningún momento de tu tratamiento rehabilitador.
Tipos de dientes provisionales para implantes dentales
Las soluciones más empleadas son los dientes de carga inmediata, que son dientes fijos provisionales que se colocan sobre los implantes dentales. Y las soluciones con prótesis provisionales removibles como las dentaduras removibles de quita y pon. En en casos de que falte un diente, un cangrejo (que es una prótesis parcial removible), un maryland (una prótesis que va pegada a tus dientes), o un Vaccum (que es como una férula transparente en la que se coloca el diente postizo provisional).
El diente provisional se coloca en el mismo dia de la cirugía de implante dental o en las primeras 24 horas.
¿Cuánto tiempo se puede llevar un diente provisional para implante?
Te van a poner un implante dental y es necesario esperar un tiempo para la osteointegración del mismo para que puedas ponerte el diente fijo definitivo. El diente postizo provisional se puede dejar el tiempo necesario hasta que termine la osteointegración. En algunos casos, si el paciente necesita por otros motivos como puede ser el económico estar más tiempo con el diente provisional también es posible.
Normalmente, el diente provisional de implante esta diseñado para que se pueda llevar aproximadamente 6 meses, aunque puede aguantar más tiempo si necesario.
¿Cómo se pone un diente postizo provisional?
Queda claro que uno de los principales objetivos de una persona que le falta un diente, especialmente si se trata de una pieza visible. Es sustituirlo lo antes posible y por ello cobra importancia la figura de los dientes postizos provisionales como método temporal para disfrutar de la funcionalidad y estética dental de manera inmediata.
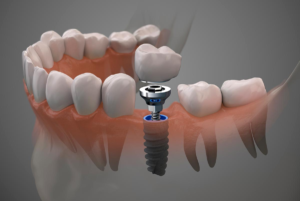
El diente postizo si se hace con el sistema de implantes de carga inmediata, se coloca sobre el implante dental en las primeras 24 horas después de la colocación de este. Normalmente es un diente de resina provisional que va atornillado al implante dental.
Si se hace una prótesis removible provisional, el dentista toma impresiones de tu boca y te prepara unos dientes postizos que son de quita y pon para colocarte en el mismo dia de la extracción del diente.
Los dientes postizos provisionales son un tratamiento muy importante en una rehabilitación de un diente o en el caso de que tengas que poner toda la boca con implantes dentales.
Nosotros, en Clínica Dental Dra. Ana Maria Acien, en Granada, ofrecemos servicios excepcionales y consejo sobre todas las precauciones para implantes dentales. Para saber más sobre cómo puede beneficiarse de una mejor salud bucal y una sonrisa impecable, póngase en contacto con nosotros hoy mismo.